Le persone di età compresa tra 20 e 50 anni vanno spesso dal medico con tali problemi, ma a volte si ammalano anche i bambini. Secondo le statistiche, circa l'85% delle persone ha sperimentato almeno una volta lombalgia o fastidio alla schiena. Il dolore si verifica a causa del sovraccarico di muscoli e legamenti, problemi alla colonna vertebrale e malattie degli organi interni.
Il meccanismo di sviluppo del dolore alla schiena
Questa è la parte più vulnerabile del corpo a causa della struttura e delle funzioni della colonna vertebrale. Sensazioni spiacevoli si verificano nella regione cervicale, toracica o tra le scapole, ma più spesso il dolore è localizzato nella regione lombosacrale della schiena.
Il meccanismo del suo sviluppo è associato ai seguenti fattori:
- Sforzo eccessivo, affaticamento muscolare. Una diminuzione o un aumento del tono provoca microtraumi, miosite (infiammazione) e mialgia (dolore acuto).
- Malattie degli organi interni. Causano irradiazione del mal di schiena nel 10% dei casi.
- Forza ridotta, deformazione dei dischi o delle articolazioni intervertebrali. Il processo si verifica a causa di un aumento del carico esterno sulla colonna vertebrale (eccesso di peso corporeo, sollevamento di carichi pesanti) o della sua distribuzione non uniforme (postura di lavoro scomoda). Nei casi più gravi, i dischi si gonfiano e comprimono le radici nervose.
Classificazione del mal di schiena
Per comodità di descrizione e scelta corretta delle tattiche di trattamento per le patologie della schiena, i sintomi del dolore si distinguono per durata. Inoltre, i medici evidenziano la natura e la localizzazione dell’attacco.
A seconda del tipo di dolore, ci sono:
- acuto, che dura da diversi giorni a un mese e mezzo;
- subacuto, disturbante da 6 a 12 settimane;
- cronico, presente per più di tre mesi o costantemente (periodi di esacerbazione seguiti da riposo).
In base alla natura delle sensazioni, il mal di schiena viene classificato come segue:
- Locale. Sono causati da cambiamenti nei recettori nervosi, nei muscoli e nei legamenti, nei tendini o nella pelle. Il dolore può essere acuto, acuto, pulsante, ma si avverte sempre nella zona dei tessuti molli.
- Riflesso. La sindrome del dolore viene proiettata sulla schiena dagli organi interni. Può essere bruciante e intenso, ma non si intensifica mai con il movimento.
- Irradiante. Il disagio si manifesta all'improvviso, a volte è vagante: si irradia al braccio o alla gamba. Appare quando una radice nervosa è irritata o stirata.
In base alla localizzazione si distinguono le seguenti condizioni:
- Lumbonia – dolore acuto nella regione lombare.
- Sacralgia – disagio della colonna vertebrale sacrale.
- Lubmoischialgia – fa male la parte bassa della schiena, la sensazione si irradia lungo la gamba.
- Cervicalgia - infiammazione del collo.
- Coccidinia – dolore al coccige.
- Toracalgia – una malattia dei nervi periferici che provoca disagio al petto.
Dolore nella regione lombare
La lubmalgia è spesso di natura dolorosa ed è caratterizzata da uno sviluppo graduale. La sindrome del dolore si verifica con cambiamenti distrofici nella colonna vertebrale, spasmo muscolare sullo sfondo di dischi spostati o ernia.
Gli anziani e i giovani spesso soffrono di mal di schiena nella regione lombare quando trascorrono molto tempo in una posizione scomoda.
Il disagio scompare senza alcuna manipolazione, ma ricompare all'improvviso. Un forte dolore lombare si verifica in caso di malattie vascolari, ad esempio un aneurisma dell'aorta addominale o un danno all'arteria glutea. Quindi il sintomo è costantemente presente e non scompare durante il riposo.
Mal di schiena nella regione sacrale
La sacralgia si verifica sullo sfondo di terminazioni nervose spinali schiacciate a causa della deformazione della colonna vertebrale o dell'infiammazione dei tessuti molli. Si verifica più spesso negli uomini che nelle donne. Il dolore nella parte bassa della schiena può essere acuto, sordo o tirante.
Le sensazioni spiacevoli si intensificano durante l'attività fisica, dopo una seduta prolungata o un improvviso cambiamento di posizione del corpo. A volte il dolore si irradia al gluteo o alla gamba.
La sacralgia è provocata anche da malattie ginecologiche, lesioni, tumori e disturbi mentali.
Dolore nella parte superiore della schiena
Questa condizione è associata a problemi alla colonna vertebrale toracica o cervicale, grave tensione muscolare. Il dolore è causato da carichi pesanti, postura scorretta o osteocondrosi.
La causa della sindrome può essere malattie degli organi interni:
- Pleurite. È caratterizzato da un dolore tagliente sul lato destro o sinistro del torace, che si intensifica con l'inalazione.
- Polmonite. La condizione provoca un lieve dolore dietro lo sterno o tra le scapole. Il disagio aumenta con la tosse e la respirazione profonda.
- Tubercolosi o cancro ai polmoni. Si osserva spesso dolore doloroso alla spalla, al torace, al braccio e al centro della schiena. L’intensità dei sintomi dipende dalla gravità della malattia.
Dolore alle scapole
Il disagio si verifica quando le terminazioni nervose del torace si infiammano: nevralgia intercostale. La sindrome del dolore è moderata, dolorante, scompare dopo il riposo o il massaggio. Spesso è causato da malattie del sistema cardiovascolare (infarto) o da problemi psicologici.
Sintomi associati al mal di schiena
L'intensità e la natura del quadro clinico dipendono dalla causa della sindrome del dolore, mentre il sintomo principale è integrato da:
- nausea, vomito;
- debolezza, perdita di forza;
- aumento della temperatura corporea locale;
- rigidità dei movimenti;
- trombosi, tromboflebiti;
- vertigini;
- perdita di peso improvvisa;
- difficoltà a respirare, tosse;
- diminuzione dell'acuità visiva e uditiva;
- gonfiore, infiammazione dei tessuti molli attorno all'articolazione;
- incontinenza urinaria, diminuzione della sensibilità degli arti.
Perché mi fa male la schiena?
Esistono due tipi di sensazioni di disagio: primarie e secondarie. Il primo gruppo è provocato da malattie della colonna vertebrale, il secondo si verifica a causa di disturbi nel funzionamento degli organi interni e cause neurologiche. Separatamente, si nota il mal di schiena nelle donne.
I seguenti fattori contribuiscono alla comparsa di un sintomo spiacevole:
- canottaggio, sci o salto in alto;
- carichi statici a lungo termine;
- sovrappeso;
- ipotermia;
- movimenti improvvisi;
- vibrazioni sul posto di lavoro;
- duro lavoro fisico (il dolore alla colonna vertebrale si verifica nei minatori, negli agricoltori, negli operatori di macchine);
- postura scomoda;
- curvatura della colonna vertebrale;
- lesioni passate o ossa rotte.
Patologie della colonna vertebrale
Le principali cause del mal di schiena sono associate a una violazione dell'integrità o della funzionalità della colonna vertebrale e esistono gruppi di fattori che includono malattie:
- Osteomielite – processo necrotico nelle ossa e nel midollo osseo.
- Sporgenza – spostamento (sporgenza) dei dischi.
- Artrite – infiammazione delle articolazioni.
- Scoliosi – curvatura della colonna vertebrale di varia gravità.
- Ernia intervertebrale – spostamento del nucleo polposo del disco e rottura dell'estremità di collegamento.
- Spondilosi – proliferazione del tessuto osseo.
- Stenosi del canale spinale – compressione delle terminazioni nervose e di una porzione dello spazio spinale a causa dello spostamento del disco.
- Radicolite – danno alle radici nervose del midollo spinale.
- Spondiloartrosi – malattia distrofica delle articolazioni intervertebrali.
- Osteocondrosi – disturbi degenerativi della cartilagine.
- Discite – sepsi, infiammazione purulenta dei dischi intervertebrali.
Cause non legate alla colonna vertebrale
Il dolore sotto la parte bassa della schiena e in altre aree della schiena è spesso causato da malattie degli organi interni:
- Ulcera allo stomaco.
- Tubercolosi.
- Appendicite.
- Herpes zoster.
- Pietra nell'uretere.
- Colite ulcerosa.
- Polmonite.
- Tumori maligni.
- Infiammazione renale.
- Aneurisma aortico.
- Angina pectoris.
- Nevralgia intercostale.
- Emorroidi.
- Displasia della prostata.
- Pancreatite.
- Infiammazione della cistifellea.
- Infarto miocardico.
- Cistite.
- Sindrome coronarica acuta.
- La miocardite è un'infiammazione del muscolo cardiaco.
Cause di lombalgia nelle donne
Un dolore spiacevole, fastidioso o acuto indica problemi con gli organi genito-urinari e riproduttivi nelle donne.
Il disagio è causato dalla tensione muscolare dovuta alla gravidanza, alla presentazione posteriore o occipitale del feto.
Cause del dolore nelle donne:
- cancro del corpo o della cervice;
- endometriosi esterna;
- mestruazioni;
- premenopausa;
- indossare scarpe col tacco alto;
- infiammazione delle ovaie;
- mioma o fibroma dell'utero;
- cisti ovarica.
Diagnostica
Se ti fa male la schiena, devi visitare un terapista. Dopo aver raccolto un'anamnesi e un esame esterno, il medico ti indirizzerà per un consulto con specialisti specializzati: traumatologo, urologo, neurologo, oncologo o ginecologo.
Per fare una diagnosi corretta, vengono prescritti numerosi studi:
- Radiografia rileva fratture, lesioni ossee, cambiamenti nell'altezza dei dischi intervertebrali e possibili escrescenze del tessuto osseo.
- Mielografia – un metodo di esame del midollo spinale, che valuta la pervietà dei canali del liquido cerebrospinale, la presenza di un’ernia, tumori o danni alla colonna vertebrale.
- MRI (risonanza magnetica) mostra protrusione del disco, presenza di calcificazioni, stenosi del canale spinale.
- Esame del sangue generale e biochimico. Gli studi rivelano processi infiammatori, livelli elevati di calcio e velocità di sedimentazione degli eritrociti.
- Elettromiografia rivela il grado di danno alle terminazioni nervose e alle fibre muscolari.
- Analisi delle urine. Viene assunto in caso di sospette malattie dei reni e delle vie urinarie.
- Ricerca aggiuntiva effettuato per escludere malattie autoimmuni, malattie dell'apparato digerente, del retto e infezioni nascoste.
Trattamento per il mal di schiena
La scelta del regime di trattamento dipende dai fattori che causano disagio. Quando il dolore è causato da malattie degli organi interni, il trattamento inizia con l'eliminazione della causa. Per alleviare i sintomi spiacevoli, vengono prescritti antidolorifici.
Oltre a compresse e unguenti, i medici prescrivono fisioterapia e riflessologia.
Nella fase di recupero si raccomandano esercizi terapeutici. Se il dolore si verifica a causa di un danno alla colonna vertebrale (ernia, protrusione del disco, lesione), viene eseguito un intervento chirurgico.
Pronto soccorso per il dolore acuto
Quando il disagio è insopportabile, prima che arrivi l’ambulanza, aiuta tu stesso la vittima:
- Posizionare la persona a faccia in su su un materasso rigido o semirigido. Questa posizione darà pace ai muscoli e allevia gli spasmi.
- Applica un impacco freddo o una pomata anestetizzante sulla schiena.
- Se il disagio non migliora, somministrare i FANS.
- Se hai bisogno di muoverti, indossa un tutore per la schiena o un corsetto di supporto.
Terapia farmacologica
Per ridurre il dolore, alleviare il gonfiore e altri sintomi spiacevoli, vengono prescritti farmaci:
- Farmaci antinfiammatori non steroidei. Hanno un effetto analgesico e antipiretico e alleviano l'infiammazione.
- Unguenti. Preparati che riscaldano i muscoli riducono il dolore e vengono utilizzati per il massaggio.
- Condroprotettori. Si tratta di prodotti per la protezione e il ripristino del tessuto cartilagineo.
- Diuretici. Sono prescritti per le malattie dei reni, del sistema cardiovascolare e per eliminare l'edema.
- Rilassanti muscolari.Alleviano gli spasmi muscolari e il dolore.
- Preparati vitaminici. Migliorare il funzionamento del sistema nervoso, aumentare l'immunità.
Se l'assunzione di analgesici non produce effetto terapeutico, viene eseguito il blocco paravertebrale.
Una soluzione anestetica viene iniettata nella zona interessata. Il sollievo avviene immediatamente e dura fino a 6-12 ore.
Fisioterapia
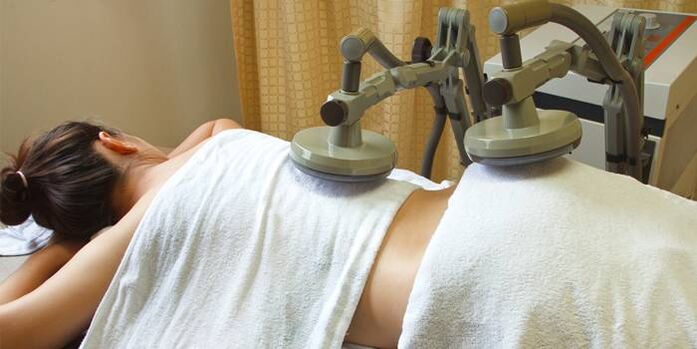
Metodi manuali e meccanici vengono utilizzati durante la fase di recupero o per il dolore cronico. Migliorano la circolazione sanguigna e la nutrizione dei tessuti.
Le seguenti procedure vengono spesso utilizzate:
- Diatermia. Il riscaldamento dei tessuti con correnti ad alta potenza dilata i vasi sanguigni, provoca il riassorbimento degli infiltrati e aumenta il flusso sanguigno.
- Elettroforesi - somministrazione di farmaci nella sede del dolore attraverso la pelle. La procedura allevia il dolore e migliora il trofismo dei tessuti.
- Agopuntura allevia lo spasmo delle fibre muscolari, elimina il processo infiammatorio.
- Terapia laser – impatto sulla fonte del dolore con particelle quantistiche di flusso luminoso. La procedura viene eseguita utilizzando un apparecchio speciale. La radiazione laser penetra negli strati profondi del tessuto, stimola i processi metabolici, allevia il dolore e rimuove il gonfiore.
Intervento chirurgico
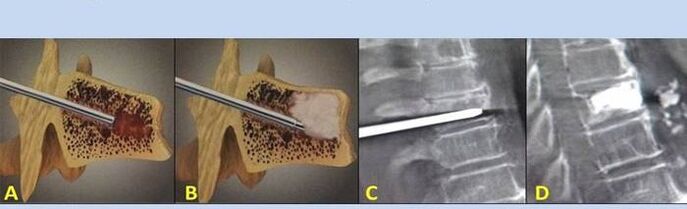
Le indicazioni per l'intervento chirurgico comprendono lesioni, ernie intervertebrali e compressione del midollo spinale. L’obiettivo principale di questo trattamento è eliminare il dolore. Inoltre, le operazioni ripristinano le funzioni della colonna vertebrale e delle articolazioni.
I medici eseguono i seguenti interventi chirurgici:
- Discectomia endoscopica. È prescritto per il trattamento dell'ernia intervertebrale e viene eseguito utilizzando un endoscopio e apparecchiature microchirurgiche.
- Chirurgia della colonna vertebrale aperta. Il medico rimuove il disco interessato, parte della vertebra o del legamento. L'intervento viene eseguito in anestesia generale ed è caratterizzato da un lungo periodo di recupero.
- Nucleoplastica – rimozione del nucleo del disco intervertebrale. L'operazione allevia la pressione sulle terminazioni nervose.
- Vertebroplastica con puntura – metodo di stabilizzazione delle vertebre. Durante la procedura, il medico riempie le cavità della colonna vertebrale con cemento osseo.
Rimedi popolari per il mal di schiena

Decotti e impacchi di erbe medicinali aiutano a migliorare l'effetto dei farmaci. Con il permesso del medico, usa i rimedi popolari a base di ingredienti naturali a casa.
Ricette per aiutare con il dolore:
- Mescolare 100 g di argilla blu, 1 cucchiaio. l. succo di aloe e miele. Aggiungere 750 ml di acqua tiepida. Applicare la composizione sulla zona interessata della schiena, coprire con pellicola trasparente e panno di lana. Lasciare l'impacco in posa per 1 ora. Utilizzare la composizione per l'osteocondrosi 2 volte al giorno per 2-3 settimane.
- Sciogliere 5 g di mummia in 1 cucchiaino. acqua, aggiungere 1 g di zolfo medico. Strofina la miscela sulla parte bassa della schiena e copriti con una coperta calda. Utilizzare il prodotto ogni giorno durante la notte. Il corso del trattamento dura 3-4 giorni.
- Sbattere 50 g di senape secca, 20 g di alcool, 50 g di canfora e 2 albumi crudi con un frullatore. Lasciare in frigorifero per 5–6 ore. Applicare l'unguento sulle zone dolenti 3-4 volte al giorno. Per migliorare l'effetto, lega una sciarpa di lana intorno alla schiena.
Prevenzione
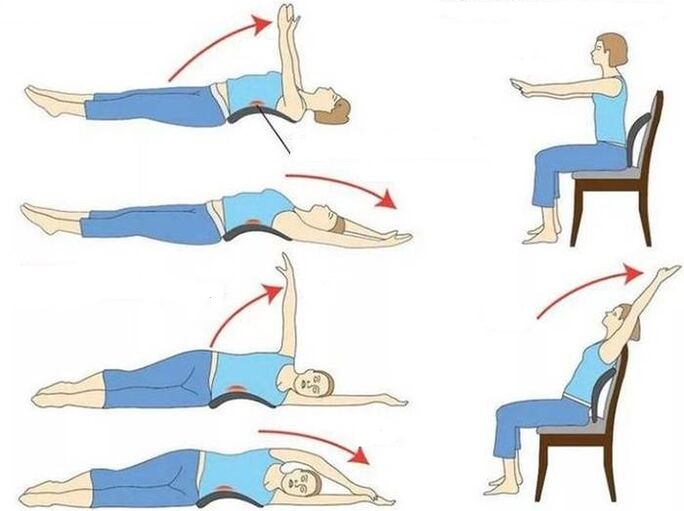
Seguire le raccomandazioni del medico accelererà il recupero e riprenderà l'attività fisica e, per prevenire disagi in futuro, seguire le regole:
- osserva la tua postura;
- non sollevare oggetti pesanti;
- Quando lavori al computer, usa una sedia con schienale o una sedia comoda;
- guarda il tuo peso;
- non lasciarti trasportare dai tacchi alti;
- acquistare un materasso ortopedico;
- quando si lavora in modo sedentario, eseguire esercizi leggeri ogni 30 minuti;
- muoviti di più, fai sport;
- Visita subito il tuo medico.























